Over de behandeling
MRI is een techniek om afbeeldingen van het lichaam te maken met behulp van een zeer sterke magneet en radiogolven. Cryoablatie is het bevriezen van weefsel. lees meerOver de behandeling
MRI Cryoablatie van de prostaat
MRI is een techniek om afbeeldingen van het lichaam te maken met behulp van een zeer sterke magneet en radiogolven. Hiermee kan de exacte positie van het kwaadaardige weefsel bepaald worden.
Cryoablatie is het bevriezen van weefsel door één of meerdere holle naalden in het kwaadaardige weefsel te plaatsen. Hierdoor bevriest het weefsel en gaat het dood. Door cryoablatie in de MRI-scanner uit te voeren kan de exacte plaats van de cryonaalden in de prostaat worden vastgesteld en kunnen de cryonaalden met echografie precies in het kwaadaardig weefsel ingebracht worden.
Over de behandeling
Voor de behandeling
Voorafgaand aan de behandeling is er een aantal zaken waar u ons over informeert of waar we rekening mee moeten houden.
lees meerVoor de behandeling
Geen metaal
Metalen voorwerpen in of buiten uw lichaam worden zeer sterk naar het apparaat getrokken. Daarom mag u de MRI onderzoekskamer bijvoorbeeld niet betreden met een rolstoel of sleutels. Pasjes met een chip of magneetstrip, gehoorapparaten, mobiele telefoons of een horloge kunnen kapot gaan in de MRI onderzoekskamer. Heeft u of uw begeleider een pacemaker / defibrillator (of draden hiervan), geïmplanteerde kaakmagneetjes, neurostimulator in het wervelkanaal, blaasstimulator of niet-afkoppelbare insulinepomp dan mag u de MRI onderzoekskamer niet in. Dit geldt ook als u metaalsplinters in het oog heeft, of als u een bepaalde oudere vaatclip in het hoofd of een hartklep, of bepaald type gehoorbeenprothese heeft. De meeste moderne typen gewrichtsprothesen zoals in een heup of knie geven geen problemen.
Wij vragen u de MR-controlelijst over eventuele in uw lichaam ingebrachte materialen in te vullen en mee te nemen tijdens uw bezoek als u overal met “nee” antwoordt. Als u op een vraag met “ja” antwoordt, wilt u dan direct bellen met de afdeling Radiologie?
Plasbuisonderzoek
Voor de behandeling onderzoeken we op de polikliniek Urologie uw plasbuis. Met een camera kijken we of deze goed doorgankelijk is. Dit onderzoek vindt ongeveer 1 week voor de behandeling plaats.
Afspraak anesthesie
Op de dag van het plasbuisonderzoek maken we ook een afspraak voor u op de polikliniek Anesthesie. Hier luisteren we naar uw hart en longen. Verder verzoeken we u een vragenlijst in te vullen en informeren we naar uw geneesmiddelengebruik. We vragen u daarom een actueel geneesmiddelenpaspoort mee te nemen. U kunt dit (kosteloos) laten maken bij uw apotheek.

Behandeling Anesthesie
Als u naar het Radboudumc komt voor een operatie dan krijgt u te maken met anesthesie (verdoving of narcose). Ook voor andere ingrepen, zoals een behandeling of onderzoek, is anesthesie soms nodig. Anesthesie zorgt ervoor dat u tijdens de behandeling geen pijn heeft.
naar pagina
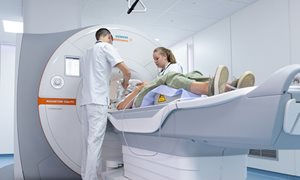
Tijdens de behandeling
We nemen u voor deze behandeling in totaal 1 nacht op in het Radboudumc. Het onderzoek duurt gemiddeld 4 tot 5 uur.
lees meerTijdens de behandeling
Opname
We nemen u voor deze behandeling in totaal 1 nacht op in het Radboudumc. Op de dag van de behandeling meldt u zich ‘s ochtends. De dag na de behandeling mag u, als alles goed gaat, ‘s middags weer naar huis. Via de polikliniek Urologie krijgt u informatie over de opname in het ziekenhuis en de eventuele voorbereidingen hiervoor.
Narcose
We brengen u voor deze behandeling onder narcose. Dit gebeurt in de voorbereidingsruimte van de MRI door een anesthesist.
Verloop
- U krijgt een klysma om uw endeldarm schoon te maken
- U krijgt een infuus en we brengen u onder narcose
- Als u onder narcose bent, brengen we een urinekatheter; later verwisselen we die voor een plasbuisverwarmer
- We plakken uw liezen en het gebied rondom uw balzak tijdens de behandeling af, zodat het gebied tussen balzak en anus goed zichtbaar is
Tijdens het onderzoek ligt u in de MRI-onderzoekskamer op de onderzoekstafel. U krijgt een extra steun met ingebouwde antennes op uw onderbuik, zodat we de signalen uit uw lichaam goed kunnen meten. We maken opnamen van uw prostaat met het MRI-apparaat, een buis van 1,5 meter lang met een doorsnede van 70 cm. Afhankelijk van de grootte van de afwijking brengen we één of meerdere naalden in uw prostaat. Dit doen we via het stukje huid tussen uw anus en balzak. Met die naalden bevriezen we het kwaadaardige weefsel in uw prostaat.
Na afloop vervangen we de plasbuisverwarmer weer door een urinekatheter en brengen we u naar de uitslaapkamer. Het onderzoek duurt gemiddeld 4 tot 5 uur.
Na de behandeling
Na de behandeling herstelt u in de uitslaapkamer. Doordat u een infuus in uw hand of arm heeft en een urinekatheter in uw blaas, hoeft u niet zelf te plassen. lees meerNa de behandeling
Na de behandeling herstelt u in de uitslaapkamer. Doordat u een infuus in uw hand of arm heeft en een urinekatheter in uw blaas, hoeft u niet zelf te plassen. Uw urine kan er bloederig uitzien.Op de dag van de behandeling moet u in bed blijven. In overleg met de verpleegkundige mag u na de behandeling weer beginnen met eten en drinken. Als dit goed gaat, verwijderen we het infuus. De interventieradioloog die de behandeling heeft uitgevoerd, komt de volgende ochtend met u bespreken hoe de behandeling is verlopen.
Op de dag na behandeling mag u weer rondlopen en verwijderen we de urinekatheter. U mag in principe naar huis als:
- u na het verwijderen van de katheter twee keer goed heeft geplast
- er geen urine in uw blaas achterblijft
- uw urine niet meer bloederig is
- u geen koorts heeft
- u weer normaal eet en drinkt
- u zichzelf goed kunt verzorgen
- u weet wanneer en hoe u uw arts moet waarschuwen
In de eerste dagen na de behandeling mag u niet hard persen tijdens de ontlasting. Persen veroorzaakt te veel druk in het wondgebied, wat niet goed is voor de genezing van het prostaatgebied. Om te zorgen dat u geen harde ontlasting krijgt, geeft de verpleegkundige u een recept voor Movicolon. Dit laxeermiddel moet u 3 weken lang minstens eenmaal per dag gebruiken. De verpleegkundige op de afdeling vertelt u hier alles over.
Een maand na de behandeling krijgt u een controleafspraak op de poli Urologie. Na 3, 6 en 12 maanden maken we een nieuwe MRI van uw prostaat, om te kijken of de behandeling heeft gewerkt. Na een jaar nemen we ook enkele stukjes weefsel (biopten) uit uw prostaat.
Adviezen
De eerste 6 weken na de behandeling adviseren wij om u nog aan bepaalde regels te houden:- niet hard persen bij ontlasting
- geen seks hebben
- niet fietsen
- geen zware lichamelijke arbeid verrichten
- slechts matig alcohol drinken
Risico's en bijwerkingen
Zoals bij elke behandeling kunnen er complicaties optreden, zoals een wondinfectie of een nabloeding. lees meerRisico's en bijwerkingen
Zoals bij elke behandeling kunnen er complicaties optreden, zoals een wondinfectie of een nabloeding. Beschadiging aan structuren die in de buurt liggen van uw prostaat, zoals plasbuis, endeldarm of blaas, kunnen we niet helemaal uitsluiten. De eerste paar dagen na de behandeling kunnen uw balzak en het gebied daaronder (het perineum) blauw worden door een bloeduitstorting of opzwellen door vocht (oedeem). Door het vriezen kan een wondje ontstaan. Dit zal vanzelf weer verdwijnen. Ook kunt u in dit gebied last hebben van een dof gevoel of een milde pijn. Deze klachten gaan meestal vanzelf weg, maar u mag hier een paracetamol voor innemen. Bij een infectie van de urineweg is behandeling met antibiotica nodig.Na de behandeling kunt u (tijdelijk) last hebben van ongewild urineverlies (incontinentie), doordat de spieren rondom uw blaas en plasbuis moeten wennen aan de nieuwe situatie. Dit kan enkele weken tot maanden duren.
Daarnaast is het mogelijk dat u tijdens een orgasme geen zaadlozing meer krijgt. Dit komt doordat tijdens de behandeling een gedeelte van uw prostaat wordt bevroren. Het orgasmegevoel zelf verandert meestal niet. Erectiestoornissen of impotentie kunnen optreden als de zenuwen rondom uw prostaat beschadigd zijn.
In de eerste weken tot maanden na de behandeling kunt u via de urine nog wat bloed of stukjes weefsel verliezen. Dit is heel normaal. U moet wel veel drinken (1,5 tot 2 liter per dag) om uw blaas goed te blijven spoelen.
Verder mag u tijdens de eerste 3 maanden geen rectale handelingen (laten) verrichten (zoals een rectaal toucher), geen handelingen laten verrichten via uw plasbuis (zoals het plaatsen van een urinekatheter) en geen zetpillen gebruiken.
U moet direct contact opnemen met het ziekenhuis als:
- u koorts heeft boven de 38,5 graden Celsius of langer dan 24 uur vanaf 38 graden Celsius
- u ernstige (buik)pijn heeft die niet verdwijnt na het innemen van de voorgeschreven pijnstillers of met de maximum hoeveelheid paracetamol (4x daags 2 tabletten van 500 mg)
- u plotseling niet meer kunt plassen
- u hevig bloedverlies heeft en grote bloedstolsels plast
- u het gevoel heeft dat u urine verliest via uw anus
Binnen kantooruren kunt u contact opnemen met de polikliniek Urologie: (024) 361 38 03 of (024) 361 37 35. Na 17.00 uur en in de weekeinden neemt u contact op met de dienstdoende uroloog via (024) 361 11 11. Voor eventuele behandeling kunt u zich dan melden bij de afdeling Spoedeisende Hulp.
MR-controlelijst 3 weken vóór uw MRI invullen
Het sterke magneetveld van het MR-toestel kan soms, wanneer zich metalen voorwerpen in of op uw lichaam bevinden, schadelijk zijn.
lees meerMR-controlelijst 3 weken vóór uw MRI invullen
Het sterke magneetveld van het MR-toestel kan soms, wanneer zich metalen voorwerpen in of op uw lichaam bevinden, schadelijk zijn. Daarom vragen wij u een MR controlelijst in te vullen.
U kunt de MR controlelijst invullen via mijnRadboud óf als u de activatiecode heeft geactiveerd. We verzoeken u de controlelijst in te vullen 3 weken voor uw afspraak.
Is uw antwoord Ja op 1 of meer vragen uit de lijst, dan ontvangen wij daarover een automatisch bericht en hebben wij voldoende tijd om uit te zoeken of u veilig in de MRI kunt. Bij implantaten vragen wij eventueel informatie op bij de fabrikant of bij het ziekenhuis waar het geïmplanteerd is.
Als u de vragenlijst via mijnRadboud volledig heeft ingevuld, dan kunt u zich aanmelden bij de aanmeldzuil. De aanmeldzuil controleert of u de vragenlijst volledig heeft ingevuld. Zo ja, komt er een ticket uit de zuil en kunt u met het ticket doorlopen naar de wachtkamer. Zo nee, verwijst de aanmeldzuil u naar onze baliemedewerker.
mijnRadboud
Meer informatie over mijnRadboud.
Activatiecode
Heeft u van ons een activatiecode gekregen in uw afspraakbrief, dan moet u de activatiecode activeren voordat deze verloopt. Instructiefilm (Youtube). U activeert de activatiecode via mijnRadboud. Daar vindt u tevens meer informatie over de activatiecode.
Direct inloggen
Om direct in te loggen op mijnRadboud, klik hier.
Later nogmaals naar mijnRadboud gaan, kan door te klikken op de afbeelding van het hoofd (deze afbeelding is op elke webpagina steeds rechtsboven in beeld).
Als invullen via internet niet mogelijk is
Vult u dan deze controlelijst in, 3 weken voor uw afspraak. De controlelijst gaat over eventuele in uw lichaam ingebrachte materialen in. In de lijst staat aangegeven wanneer u ons moet bellen. Neemt u deze lijst mee tijdens uw bezoek als u overal met “nee” antwoordt. De lijst levert u dan in bij de balie van de afdeling Radiologie. Als u de lijst op papier invult, kunt u zich niet aanmelden bij de aanmeldzuil, maar moet u zich aanmelden bij de balie.
Meer informatie
Afspraak maken
Uw behandelend arts vraagt uw onderzoek aan. U ontvangt een oproep. lees meerAfspraak maken
Uw behandelend arts vraagt uw onderzoek aan. U ontvangt een oproep.Verhinderd
Het is belangrijk dat u op tijd aanwezig bent, omdat anders het onderzoek niet kan doorgaan. Als u op de afgesproken tijd verhinderd bent, neem dan zo snel mogelijk contact op met de afdeling Radiologie. We maken dan, als dat mogelijk is, meteen een nieuwe afspraak.
Naar uw afspraak adres en route
Bezoekadres
Radboudumc hoofdingang
Geert Grooteplein Zuid 10
6525 GA Nijmegen
LET OP:
Meldt u zich 10 minuten voor het afgesproken tijdstip bij de balie van de afdeling Radiologie, route 780. De afdeling is ± 10 minuten lopen vanaf de hoofdingang van het ziekenhuis. U kunt ook gebruik maken van een golfkar.
Als met u is afgesproken dat u voor een onderzoek/behandeling eerst moet worden opgenomen, dan meldt u zich niet bij route 780. Meldt u zich dan bij de verpleegafdeling waar u wordt opgenomen.
Routebeschrijving



Radiologie
Bij Radiologie gebruiken we beeldvormende technieken om ziektes of aandoeningen te onderzoeken. De bekendste technieken zijn röntgenonderzoek, echografie, CT en MRI.
naar pagina