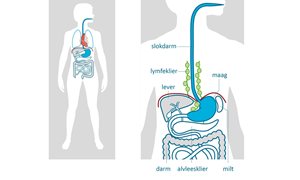
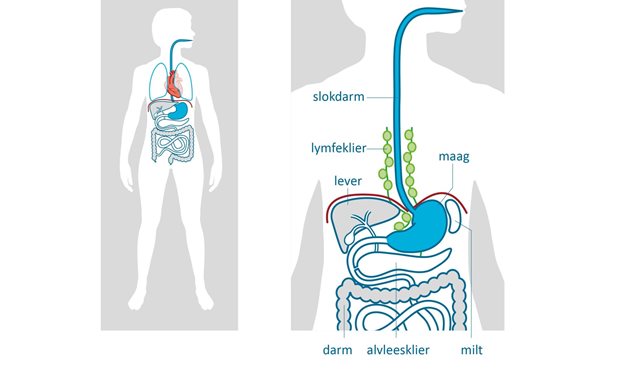
Wat is slokdarmkanker?
Slokdarmkanker is een kwaadaardig gezwel (tumor) in de slokdarm. Deze tumor kan door de wand van de slokdarm naar andere organen of de lymfeklieren groeien. U krijgt vaak pas klachten nadat de tumor zich heeft uitgebreid. lees meerMICE: nieuwe operatietechniek bij slokdarmkanker
MICE is een nieuwe manier van opereren bij patiënten met slokdarmkanker bij wie de slokdarm verwijderd wordt. Bij de standaard techniek wordt een groot deel van de operatie via de borstkas verricht, bij de nieuwe techniek wordt dit gedeelte via de hals geopereerd. lees meer
Ondersteunende zorg Leven met kanker
We bieden leeftijdsspecifieke ondersteuning en werken met een vragenlijst om u op het juiste moment ondersteuning te bieden van de juiste zorgverlener.
lees meer
Naar uw afspraak op de polikliniek adres en route
Ingang: Hoofdingang
Gebouw: C
Verdieping: 0
Route: 725
Naar uw afspraak op de polikliniek adres en route
Bezoekadres
Radboudumc hoofdingang
Geert Grooteplein Zuid 10
6525 GA Nijmegen
Routebeschrijving




Radboud Oncologie Fonds
Het Radboud Oncologie Fonds is opgericht om Oost-Nederland meer te betrekken in de strijd tegen kanker.
lees meer
Slokdarmkanker-patiëntendag
De Slokdarmkankerdag vond dit jaar voor de negende keer plaats in Nijmegen op 21 januari 2020. Doel van deze dag? Het stimuleren van lotgenotencontact. lees meerSlokdarmkanker-patiëntendag
Slokdarmkanker-patiëntendag groot succes
Lotgenotencontact is belangrijke aanvulling op de behandelingDe Slokdarmkankerdag, die op 21 januari 2020 voor de negende keer in Nijmegen plaatsvond, is volgens organisator Marjolein Olde Hartman (casemanager Heelkunde) iets wat echt leeft bij de patiënten. Patiënten blijven steeds terugkomen, omdat deze dag voor hen echt een toegevoegde waarde heeft. Ervaringsdeskundigen bieden hulp aan lotgenoten en willen graag iets betekenen op de patiëntendag. Uniek is dat tijdens deze editie een ervaringsdeskundige (Leo Preusting) dagvoorzitter was.
In een volle bioscoopzaal van Pathé waren ruim 200 bezoekers afgekomen op de Slokdarmkanker-patiëntendag. De bijeenkomst werd georganiseerd voor patiënten die in het Radboudumc of in het CWZ geopereerd zijn aan slokdarmkanker. Doel van deze dag? Het stimuleren van lotgenotencontact. Gespreksonderwerpen zijn onder meer de kwaliteit van leven na kanker en nieuwe ontwikkelingen rondom de ademtest. Er werd ook een film vertoond van de kijkoperatie bij slokdarmkanker.
‘Je moet het maar net weten’
Patiënten hechten veel waarde aan deze dag. Dr. Tanya Bisseling, MDL-arts in het Radboudumc inspireert de patiënten over het oppakken van de haalbare (levens)kwaliteit na een buismaag. Voor iedere patiënt geldt; er verandert iets in het lijf, en dus ook blijvend in het alledaags leven. De klachten die patiënten na het aanleggen van een buismaag overhouden zijn divers en verschillend voor iedere patiënt. Het is belangrijk om samen met iedere patiënt naar een individuele oplossing te zoeken die eraan bijdraagt dat de ongemakken, die na de operatie sowieso ontstaan, zo draagbaar mogelijk te maken.Mevrouw Janssen reageert hierop: ‘Vandaag besef je heel goed dat je niet de enige bent. Nadat je geopereerd bent en de operatie geslaagd is, loop je tegen veel dagelijkse ongemakken aan, waar de huisarts ook geen oplossing voor heeft. Op deze dag spreek je met elkaar en hoor je ook hoe anderen hiermee omgaan. Je kunt bijvoorbeeld beter sap dan water drinken in verband met slijmvorming. Je moet het maar net weten.’ Mevrouw Janssen gaat verder: ‘Hoewel ik even twijfelde of ik wel zou gaan, weet ik nu al dat ik volgend jaar weer terugkom. Ook veel zorgverleners, die mij hebben begeleid tijdens mijn behandeling, zijn hier aanwezig en kan ik nog wat vragen stellen. Dat persoonlijke contact is erg fijn.’
Nieuw onderzoek bij de huisarts
Er komt een nieuwe test bij de huisarts om slokdarmkanker te diagnosticeren. Dr. Yonne Peters vertelt over de introductie van het onderzoek, dat bestaat uit een ademtest. Bastiaan Klarenbeek toont geïnteresseerde patiënten een film van de operatie zelf en er zijn presentaties over logopedie bij slikproblemen. Ook de impact van kanker met de psychosociale gevolgen voor patiënt en partner komt aan bod. Mevrouw Janssen geeft aan dat het traject na de operatie ontzettend zwaar is. ‘Je bent genezen en daarom wil je je ook geen patiënt meer voelen. Je wilt weer bij de “gezonde” mensen horen. Dit was en is nog steeds een heel proces. Deze bijeenkomst helpt je hier goed mee om te gaan.’Onze mensen
-
Heidi Rütten radiotherapeut
-
Camiel Rosman hoogleraar
-
Bastiaan Klarenbeek chirurg
Onze partners
Het Slokdarm Maag Netwerk Oost Nederland is een samenwerkingsverband tussen Radboudumc, Canisius-Wilhelmina Ziekenhuis en de Radiotherapiegroep Arnhem.
Uw privacy
Op het moment dat u in het ziekenhuis de diagnose kanker krijgt, leggen artsen en verpleegkundigen in het ziekenhuis uw gegevens vast in een medisch dossier. Dit moet volgens de wet.
lees meerUw privacy
Op het moment dat u in het ziekenhuis de diagnose kanker krijgt, leggen artsen en verpleegkundigen in het ziekenhuis uw gegevens vast in een medisch dossier. Dit moet volgens de wet. Sommige van uw gegevens in het medisch dossier worden opgenomen in een onafhankelijke databank: de Nederlandse Kankerregistratie (NKR).
Dit verzamelen van gegevens in de NKR gebeurt omdat artsen en onderzoekers betrouwbare en relevante gegevens nodig hebben van patiënten met kanker. Hiermee kunnen zij onderzoek doen om meer over kanker te weten te komen. Door dit onderzoek ontstaan betere inzichten, effectievere behandelingen en uiteindelijk een beter resultaat in de zorg voor patiënten met kanker.
Meer informatie over de Nederlandse Kankerregistratie en wat deze voor u betekent: Registratie van kanker.







