
Pijn tijdens de bevalling
De geboorte van een kind is een heftige ervaring, zowel lichamelijk als emotioneel. Vlak voor en tijdens de bevalling gebeurt er veel in je lichaam. lees meerPijn tijdens de bevalling
De geboorte van een kind is een heftige ervaring, zowel lichamelijk als emotioneel. Vlak voor en tijdens de bevalling gebeurt er veel in je lichaam. Aan het einde van de zwangerschap bereidt je lichaam zich voor op de geboorte. Je lichaam doet dit, zodat de baby door de baarmoedermond en de vagina naar buiten kan komen. De baarmoedermond en het geboortekanaal moeten zich uitrekken, zodat de baby voldoende ruimte heeft om geboren te worden. Dit proces is pijnlijk. Hoe erg je de pijn beleeft, verschilt sterk van vrouw tot vrouw en van bevalling tot bevalling.
Weeën
Weeën zijn samentrekkingen van de baarmoeder. De weeën komen in twee fasen: de ontsluiting en de uitdrijving.
Ontsluiting
Tijdens de ontsluiting rekken de weeën het onderste deel van de baarmoeder en de baarmoedermond uit. Hierdoor opent de baarmoedermond zich en kan het hoofd van de baby indalen. Dit alles zorgt voor pijn in je buik. Je kunt ook pijn hebben in de rug, benen, onderbuik, vagina en rondom de anus. Tijdens de ontsluiting kun je weeën wegzuchten. Zo kun je de pijn zo goed mogelijk onder controle houden. Een zwangerschapscursus voor de bevalling kan je helpen om je hierop voor te bereiden.
Uitdrijving
De uitdrijvingsfase begint als je genoeg ontsluiting hebt. Nu mag je tijdens de weeën meepersen. Het uitrekken van het geboortekanaal en het gebied rond je bilnaad doet pijn. Die pijn is meestal scherper en zit meer op één plek, dan bij onsluitingsweeën. Hoeveel pijn de bevalling doet, verschilt per vrouw en per bevalling. De geboorte van het eerste kind kan best pijnlijk zijn, terwijl de tweede meevalt. De pijn tijdens het persen is voor iedereen anders. Sommige vrouwen zijn opgelucht dat ze morgen persen, bij anderen doet het persen juist het meeste pijn.
Pijnbestrijding Wat zijn de mogelijkheden?
Als je pijnbestrijding met medicijnen wil tijdens je bevalling kun je kiezen tussen een ruggenprik (epidurale analgesie) en een infuus met Remifentanil. lees meerPijnbestrijding Wat zijn de mogelijkheden?
Als je pijnbestrijding met medicijnen wil tijdens je bevalling kun je kiezen tussen een ruggenprik (epidurale analgesie) en een infuus met Remifentanil. Een ruggenprik heeft de voorkeur, omdat dit betere pijnstiling geeft en langer werkt. Remifentanil onderdrukt de pijn minder goed dan een ruggenprik. Toch is deze pijnbestrijding soms een goede keuze. Bijvoorbeeld wanneer de pijnbehandeling maar kort hoeft te werken (2-3 uur) of wanneer je geen ruggenprik kunt krijgen.Ruggenprik
Een anesthesioloog voert de ruggenprik uit. Je krijgt eerst een plaatselijke verdoving. Dat is een prik in de huid van je rug waardoor de huid ongevoelig wordt. Daarna brengt de anesthesioloog via een prik onder in je rug een dun slangetje aan in je lichaam. Dit is de ruggenprik. Dankzij de plaatselijke verdoving doet de ruggenprik weinig pijn. Via het slangetje krijg je tijdens de bevalling een vloeistof in je rug waardoor je minder of geen pijn voelt.Verloop
Het duurt ongeveer een kwartier voordat de pijn weggaat na de ruggenprik. Na de bevalling verwijderen we het slangetje weer. Bij een ruggenprik:- voel je niet meer goed of je moet plassen en wordt je blaas iedere 2 uur leeg gemaakt met een katheter. Dit is een slangetje in je blaas om de urine af te voeren.
- controleren we de hartslag en bloeddruk van jou en je kind. Dit doen we met speciale bewakingsapparatuur. Deze extra bewaking is nodig, omdat je door de ruggenprik een lage bloeddruk kunt krijgen. Hierop kan de baby reageren met een langzamere hartslag. Zien we dit met de bewakingsapparatuur, dan krijg je extra vocht via het infuus. Daardoor worden je bloeddruk en de harstlag van je kind weer normaal.
Bijwerkingen van de ruggenprik
Een ruggenprik kan de volgende bijwerkingen hebben:- het gevoel in je beenspieren kan tijdens de bevalling minder zijn, waardoor je niet kunt lopen
- je lichaamstemperatuur kan stijgen
- het persen kan wat langer duren. Hierdoor is de kans op een kunstverlossing groter.
- je kunt jeuk krijgen door de ruggenprik
- sommige vrouwen krijgen hoofdpijn
Remifentanil
Remifentanil krijg je alleen wanneer een arts dit voorschrijft. Remifentanil krijg je via een infuus dat verbonden is aan een pompje met een drukknop. Je kunt zelf de hoeveelheid pijnmedicijnen bepalen. Je kunt jezelf nooit te veel medicijnen (overdosis) geven. Remifentanil werkt snel: ongeveer één minuut nadat je de knop indrukt merk je het effect.Bijwerkingen van Remifentanil
Door de Remifentanil kun je soms minder goed ademhalen. Hierdoor heb je tijdelijk minder zuurstof in je bloed. We doen een sensor om je vinger, zodat we kunnen zien hoeveel zuurstof je in je bloed hebt.Welke keuzes kun je maken?
Pijnbestrijding tijdens de bevalling kan met of zonder medicijnen. lees meerWelke keuzes kun je maken?
Pijnbestrijding tijdens de bevalling kan met of zonder medicijnen. Je kunt de pijn bijvoorbeeld tegengaan met:- een bad of douche
- beweging
- van houding veranderen
- een massage
- ruggenprik (epidurale analgesie)
- infuus met Remifentanil (pompje)
Kiezen voor pijnbestrijding
Je kiest zelf of je pijnbestrijding wilt. Om een goede keuze te kunnen maken, is het belangrijk dat je ook de nadelen van de pijnbehandelingen weet. Tijdens de zwangerschap of tijdens de bevalling kun je aangeven dat je medicijnen tegen de pijn wilt. Je kunt dus al voor de bevalling met de arts of verloskundige overleggen hoe je het beste de pijn kunt bestrijden. Jouw keuze komt in je medisch dossier of het geboorteplan te staan.Keuze veranderen
Je kunt je keuze altijd veranderen. Misschien heb je gevraagd om pijnbehandeling, maar is de bevalling minder pijnlijk dan verwacht. Dan kun je zeggen dat je toch geen pijnbehandeling wilt. Andersom kan natuurlijk ook. Heb je vooraf gezegd dat je geen medicijnen tegen de pijn wilt? Dan kun je hier tijdens de bevalling nog om vragen. Wacht niet totdat je de pijn niet meer kunt hebben. Het kan namelijk even duren voordat de pijnbehandeling geregeld is. Denk je dat je later tijdens de bevalling pijnbehandeling wilt hebben, zeg dat dan meteen.Andere pijnbehandeling dan gewenst
Het kan gebeuren dat je een bepaalde pijnbehandeling wilt, maar dat de verloskundige of anesthesioloog een andere behandeling voorstelt. Daarvoor is dan meestal een medische reden. Je krijgt bijvoorbeeld geen ruggenprik als dit voor problemen bij het stollen van je bloed zorgt. Ook bij infecties, bepaalde neurologische aandoeningen of afwijkingen aan de wervelkolom kun je niet altijd een ruggenprik krijgen.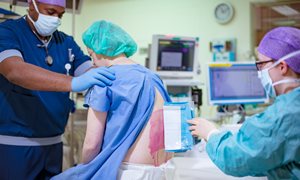
Spinale en epidurale anesthesie Ruggenprik
Bij spinale anesthesie verdoven we uw hele onderlichaam. Bij epidurale anesthesie krijgt u een injectie in uw rug op de hoogte van de plek waar u geopereerd wordt.
lees meerSpinale en epidurale anesthesie Ruggenprik
Spinaal
Bij spinale anesthesie verdoven we uw hele onderlichaam. U krijgt een injectie laag onderin uw rug. De verdovingsvloeistof komt dan in de ruggenmergvloeistof terecht. Op deze plaats zitten zenuwen die naar het onderlichaam lopen. De verdoving zorgt ervoor dat het hele onderlichaam eerst warm en daarna gevoelloos wordt. Na een tijdje kunt u uw benen niet meer bewegen. Ook voelt u het niet als uw blaas vol raakt. De anesthesioloog let hier op. Soms is het nodig om na de ingreep de blaas te legen met blaaskatheter. Tijdens spinale anesthesie bent u tijdens de ingreep bij bewustzijn. Soms wordt deze vorm van anesthesie gecombineerd met sedatie.
Epiduraal
Bij epidurale anesthesie krijgt u een injectie in uw rug op de hoogte van de plek waar u geopereerd wordt. Op die plek brengen we meestal ook een infuusslangetje in waarmee we tijdens en na de operatie extra verdovingsvloeistof kunnen toedienen. Omdat de verdoving ook de zenuwen naar de blaas kan verdoven, krijgt u een blaaskatheter. Deze ruggenprik wordt meestal gebruikt als aanvullende pijnstilling naast algehele narcose.
Bijwerkingen
Onvoldoende pijnstilling
Het kan gebeuren dat de verdoving niet voldoende werkt. U krijgt extra verdoving als dat mogelijk is. Helpt dat niet, dat dan kiest de anesthesioloog samen met u een andere vorm van verdoving, bijvoorbeeld algehele anesthesie.
Lage bloeddruk / trage hartslag
Door de ruggenprik daalt uw bloeddruk. Soms wordt ook uw hartslag traag. Dit merkt u door een duizelig of flauw gevoel. Daarom houdt de anesthesioloog uw hartslag en bloeddruk nauwkeurig in de gaten. Geef het zelf ook aan als u zich niet goed voelt. De anesthesioloog kan direct medicijnen toedienen om de bloeddruk te verhogen en de hartslag te versnellen.
Hoofdpijn
Na een ruggenprik krijgt u soms hoofdpijn. Dit heeft te maken met te lage druk in de ruggenmergsvloeistof. Deze hoofdpijn is anders dan een ‘gewone’ hoofdpijn omdat de pijn minder wordt bij plat liggen en verergert bij overeind komen. Meestal verdwijnt ze hoofdpijn binnen een week. Is de hoofdpijn zo hevig dat u in bed moet blijven, neem dan contact op met de afdeling Anesthesiologie.
Na de ruggenprik
Als de verdoving is uitgewerkt krijgt u langzaam weer gevoel en kunt u weer bewegen. Uw wond zal geleidelijk aan pijn gaan doen. Hiervoor krijgt u pijnstillers.
Verloskunde
De afdeling Verloskunde wil graag een betrouwbare partner zijn en je zo veilig, vriendelijk en persoonlijk mogelijk begeleiden tijdens zwangerschap, bevalling en kraamtijd. naar paginaOnze mensen
-
Marieke Putman verloskundige
-
Japke Lamers-Oudijk verloskundige
-
Hanneke Munten physician assistant


